‘Het rolmodel in de geneeskunde is nog altijd een witte vijftigjarige man’: vrouwen krijgen minder vaak de juiste diagnose
Terug naar overzichtHet rolmodel in de geneeskunde is nog altijd een witte man van rond de vijftig. De hele pertinente aanwezigheid van die mannelijke groep maakt dat patiënten op een specifieke manier zorg toegediend krijgen: van een mannelijke arts door een mannelijke bril.
Verschenen in De Morgen op 29/06/2022
Lang geleden schreef de oude Griek Hippocrates al over de onregelmatige bloedstroom van de baarmoeder naar de hersenen bij vrouwen. Later, in de middeleeuwen, speelde het idee dat de baarmoeder in het vrouwenlichaam rondzwerft op zoek naar een kind. En aan het einde van de negentiende eeuw moesten vrouwen met hysterie behandeld worden door hen seksueel te stimuleren.
Dat we vrouwen ondertussen niet meer beschouwen als hysterische wezens is gelukkig normaal. Maar vorige eeuw werden opeens alle biologische verschillen van de kaart geveegd. “Daardoor heeft de medische wetenschap zich fout ontwikkeld”, zegt Bieke Purnelle (50), directeur van RoSa vzw, het Vlaamse kenniscentrum rond gender en feminisme.
Een nieuwe studie legt nog maar eens de vinger op de wonde: vrouwen zijn ernstig ondervertegenwoordigd in klinische studies. Onderzoekers van het Brigham and Women’s Hospital namen de deelname van vrouwen aan psychiatrische, cardiovasculaire en kankergerelateerde studies onder de loep. Opmerkelijk: hoewel bij bepaalde medicijnen ongeveer 60 procent van de patiëntenpopulatie uit vrouwen bestond, was slechts 42 procent van de deelnemers ook een vrouw.

© De Morgen
Het rolmodel in de geneeskunde is nog altijd een witte man van rond de vijftig. De hele pertinente aanwezigheid van die mannelijke groep maakt dat patiënten op een specifieke manier zorg toegediend krijgen: van een mannelijke arts door een mannelijke bril. - B. Schoenmakers
Geen man met borsten
Maar een vrouw is geen klein mannetje met borsten en een vagina. Met dat idee in haar achterhoofd bracht documentairemaakster Sofie Peeters (35) eind vorig jaar de podcast Geen kleine man uit in samenwerking met AudioCollectief SCHIK. Zelf was ze meer dan tien jaar lang op zoek naar de oorzaak van haar angstaanvallen.
“Op mijn zeventiende voelde ik me regelmatig misselijk en draaierig. Ik dacht dat ik iets verkeerds had gegeten, maar het nare gevoel bleef terugkomen. Vooral op drukke plaatsen zoals in de bus of de aula kreeg ik het vaak moeilijk.” Verschillende huisartsen, psychologen en kinesisten onderzochten haar klachten, maar steeds bleef een concrete diagnose uit.
Tot Peeters voor het eerst zwanger werd: “Opeens had ik geen angstaanvallen meer. Ik dacht dat het een leuke nevenwerking was van mijn zwangerschap.” Pas toen de paniekaanvallen na de geboorte van haar tweede kind terug opdoken, stelde ze zich de vraag wat er veranderd was in haar leven. Het antwoord? Ze was weer begonnen met de anticonceptiepil.
“Met die vaststelling stapte ik naar mijn gynaecoloog. Die wist mij te zeggen dat ik inderdaad gevoelig kan zijn voor angst als neveneffect van de pil. Geen enkele zorgverlener had mij daar ooit op aangesproken. Nooit had iemand gevraagd of ik iets van anticonceptie nam. Niemand had eraan gedacht om daarmee te stoppen. Ik vond dat heel bijzonder.”
Wat het verhaal van Sofie Peeters zo hallucinant maakt, is dat de bijwerkingen van de pil gekend zijn, maar niet actief worden toegepast. Volgens Peeters ligt het probleem niet bij de zorgverleners zelf, maar bij het systeem, dat de witte man beschouwt als standaardpatiënt. Klachten van vrouwen, met of zonder anticonceptie, worden dan niet altijd herkend.
“Het rolmodel in de geneeskunde is nog altijd een witte man van rond de vijftig. De hele pertinente aanwezigheid van die mannelijke groep maakt dat patiënten op een specifieke manier zorg toegediend krijgen: van een mannelijke arts door een mannelijke bril”, verklaart Birgitte Schoenmakers.
Schoenmakers (50) is huisarts en werd vorig jaar benoemd als eerste vrouwelijke hoogleraar huisartsgeneeskunde aan de KU Leuven. “Ik zie dat in de grote medische tijdschriften zelden als issue verschijnen. Maar studenten zijn wel meer en meer bezig met die hardnekkige, mannelijke manier van kijken naar geneeskunde, zorg en patiënten.”
Met die vaststelling stapte ik naar mijn gynaecoloog. Die wist mij te zeggen dat ik inderdaad gevoelig kan zijn voor angst als neveneffect van de pil. Geen enkele zorgverlener had mij daar ooit op aangesproken. Nooit had iemand gevraagd of ik iets van anticonceptie nam. - S. Peeters
© Mellon
Verschil wordt genegeerd
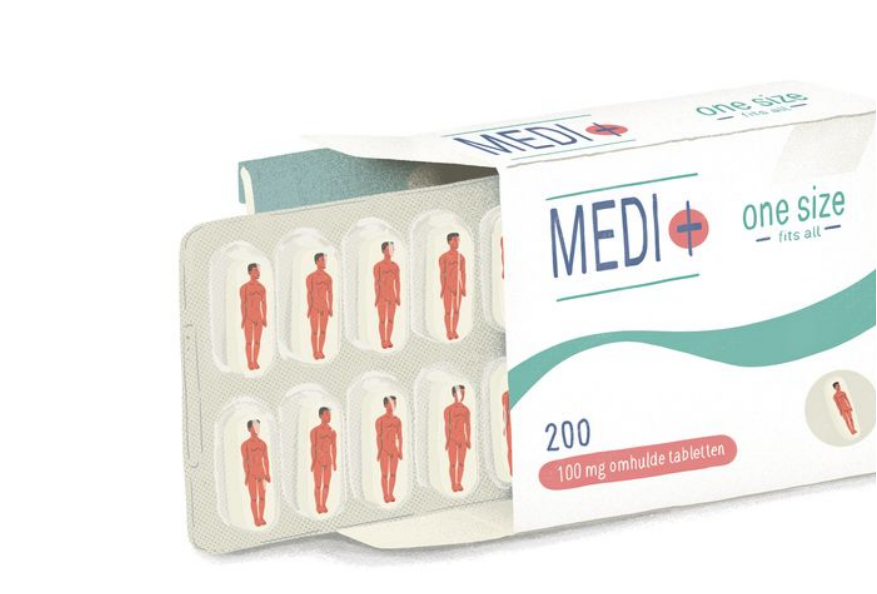
Hoewel elke cel in ons lichaam XX of XY als geslachtschromosomen heeft, en alle organen dus gevoelig zijn voor dat lichamelijke verschil, wordt het onderscheid tussen de biologische vrouw en man in de huidige zorg volledig genegeerd. “Dat is problematisch, want het besef dat er een verschil is, zou de essentie zijn van betere kennis. Een onderzoek dat alleen op mannen is uitgevoerd kun je gewoon niet zomaar toepassen op vrouwen en vice versa”, zegt Purnelle.
Toch wordt er nauwelijks onderzoek gedaan naar vrouwenlichamen. Dat komt doordat vrouwen een hormonale cyclus hebben die als variabele en dus verstorende factor wordt gezien. De man vormt altijd de stabiele norm, waardoor veel ziektes en hun symptomen bij vrouwen onder de radar blijven. Dat maakt het ook moeilijk om vrouwen een juiste diagnose te geven.
“Nochtans heeft de helft van de bevolking een groot deel van het leven een menstruatiecyclus met hormoonschommelingen, dus dat kun je niet zomaar negeren. Veel bijwerkingen van medicatie zijn bij vrouwen gewoon anders dan bij mannen. Bij onderzoek kiezen ze nu voor de gemakkelijkste oplossing: een vrouw kan potentieel zwanger zijn, dus komt ze niet in aanmerking. Mij lijkt het niet zo moeilijk om even uit te zoeken of ze effectief zwanger is alvorens haar te laten deelnemen aan een test”, vult Purnelle aan.
“In de gangen van het ziekenhuis hangen er nog steeds oproepen om mee te doen aan onderzoek naar medicijnen of technische instrumenten. Het zijn altijd jonge mannelijke vrijwilligers die ze dan zoeken. We zouden ook vrouwelijke proefpersonen moeten includeren in onderzoek”, zegt Schoenmakers overtuigd.
Alle medicijnen en hun bijwerkingen worden dus getest op mannen. Dat betekent dat er nergens beschreven – en dus geweten – is wat de impact van medicatie op een vrouwenlichaam is. Het is nochtans logisch dat een vrouw anders op medicatie kan reageren. Zo hebben mannen en vrouwen met hetzelfde gewicht bijvoorbeeld een heel andere verhouding tussen vet en water in hun lichaam.
“We weten van veel medicijnen dat ze zich opstapelen in het vet. Bij mannen zal vet minder snel een depot vormen, waardoor de effecten anders zijn”, legt Schoenmakers uit. “In combinatie met een verschillende vatbaarheid voor bepaalde aandoeningen is die onvolledigheid problematisch. We zouden eigenlijk al het medisch-wetenschappelijke onderzoek opnieuw moeten uitvoeren.”
Waar het verschil tussen een mannen- en vrouwenlichaam steeds urgenter naar voren komt, is bij een hartaanval. Onderzoek in de VS wijst uit dat een man die in het openbaar een hartinfarct krijgt 23 procent meer kans heeft om te overleven dan een vrouw. Die vaststelling heeft verschillende oorzaken. Ten eerste zijn de symptomen bij vrouwen vaak minder herkenbaar. Van de ‘typische’ pijn op de borst en uitstraling naar de linkerarm hebben vrouwen veel minder vaak last. Zij voelen eerderbeen ‘atypisch’ grieperig gevoel met benauwdheid of misselijkheid. Doordat ze niet die typerende presentatie hebben, wordt een hartinfarct bij vrouwen vaak pas later opgemerkt.
Ten tweede worden vrouwen minder snel gereanimeerd. Een onduidelijke diagnose door genderblindheid kan daar een rol in spelen, maar ook de schaamte om borsten aan te raken verhoogt de drempel.
Marlie van Gils (39), lesgever bij Rode Kruis Vlaanderen, beseft dat ook zij tijdens opleidingen meer aandacht moeten vestigen op die ‘atypische’ klachten van vrouwen bij een hartinfarct. Daarnaast zal het Rode Kruis de schroom bij een reanimatie proberen weg te werken.
“Ik zeg altijd dat de handplaatsing voor iedereen dezelfde is: in het midden van de borstkas. Soms krijg je dan de vraag wat je moet doen bij een vrouw met grote borsten. Tja, dan liggen je vingers gewoon wat hoger”, vertelt Van Gils. Voorlopig hebben de meeste reanimatiepoppen om op te oefenen een platte borstkas, maar daar komt volgens haar verandering in.
“Poppen met een beha en borsten zouden dat gesprek sneller op gang brengen. We hebben recent al namaakborsten gekocht die we op onze bestaande poppen kunnen bevestigen”, zegt ze. Vooral mannen zijn terughoudender om een vrouwelijke borst aan te raken. “Dat is niet verwonderlijk”, verklaart van Gils. “Ze willen niet per ongeluk iemand ongepast aanraken of ze zijn bang om nadien klachten te krijgen. Die schaamte moeten we kunnen wegwerken. Borsten zouden geen reden mogen zijn om niet snel te reageren, want dat kost levens”.
Het gaat echt over blinde vlekken in het zorgsysteem. Artsen baseren zich natuurlijk op wat zij geleerd hebben. - B. Purnelle
Andere symptomen
ADHD is nog zo’n stoornis waar mannelijke stereotypen de norm hebben vastgelegd. “Mijn broer is zes jaar ouder en heeft ook ADHD. Mijn ouders herkenden bij mij dan ook snel de symptomen”, zegt Lara Vermeulen (21).
“Ik kon me in de klas niet goed concentreren, was luidruchtig en dromerig. Terwijl mijn broer last had van agressieve impulsen zat ik vooral met mijn gedachten ergens anders. Tijdens het studeren werd hij bijvoorbeeld gefrustreerd en begon hij met dingen te gooien. Ik viel daarentegen gewoon in slaap omdat ik het niet interessant genoeg vond. Mijn punten op school waren goed, dus in de ogen van omstanders deed ik het prima. Daarom werd ik psychologisch veel minder begeleid dan mijn broer, terwijl ik dat wel nodig had.”
Jongens krijgen veel vaker de diagnose ADHD omdat de stoornis zich vaak anders, zogezegd minder problematisch, manifesteert bij meisjes. “Ik denk dat meisjes gemakkelijk kunnen doen alsof. Als ik bijvoorbeeld merk dat ik veel aan het praten ben, ga ik op de rem staan en probeer ik die impuls tegen te houden. ADHD wordt te vaak gezien als aandachtstekort of hyperactiviteit, maar ik heb daarnaast ook moeite met geldbeheer of planning. De emotionele en sociale aspecten zijn niet te onderschatten, ook al zijn die misschien minder storend voor de buitenwereld,” aldus Vermeulen.
Volgens Purnelle wijst onderzoek al langer uit dat vrouwen minder snel ernstig genomen worden bij pijnklachten en dat ze daarom een verkeerde of helemaal geen diagnose krijgen. Buikklachten bij vrouwen worden bijvoorbeeld gemakkelijk toegeschreven aan het prikkelbaredarmsyndroom of aan gynaecologische klachten.
“Hormonale veranderingen dienen snel als verklaring voor onderbuikpijn. Ik vermoed dat er daardoor heel wat lever-, gal- en maagklachten worden gemist. Het aantal buikklachten ligt bijvoorbeeld veel hoger bij vrouwen dan bij mannen, maar ziektes die daar de oorzaak van zijn, zoals inflammatoire darmaandoeningen, worden veel vaker bij mannen vastgesteld”, vult Schoenmakers aan.
“Die vooroordelen zijn niet bewust natuurlijk, het gaat echt over blinde vlekken in het zorgsysteem. Artsen baseren zich natuurlijk op wat zij geleerd hebben”, zo verklaart Purnelle. En op zich is dat niet onlogisch, want sommige ziektebeelden komen vaker in een mannen- of net vrouwenlichaam voor.
Het gaat echt over blinde vlekken in het zorgsysteem. Artsen baseren zich natuurlijk op wat zij geleerd hebben. - B. Purnelle
Nood aan onbevangen blik
“Migraine komt bijvoorbeeld veel vaker voor bij vrouwen dan bij mannen van dezelfde leeftijd. Dat valt onder meer te verklaren door het verschil in hormoonspiegel. Alzheimer is ook een ziekte die vaker voorkomt bij vrouwen. Mannen hebben dan weer vaker hartkwalen. Maar dat betekent dat artsen bij vrouwen die wel degelijk een hartkwaal hebben daar minder snel aan denken. Eigenlijk moet je met een compleet onbevangen blik naar een ziektebeeld kunnen kijken”, gaat Purnelle verder.
Niet alleen vrouwen zijn het slachtoffer van de stereotypering in de zorg. Mannen moeten bijvoorbeeld vaak langer wachten op de juiste diagnose van borstkanker. “Mensen denken dat borstkanker enkel bij vrouwen voorkomt, maar dat klopt niet”, verduidelijkt Purnelle.
Toch valt dat volgens Schoenmakers niet te vergelijken met de vooroordelen ten opzichte van vrouwen. “We hebben borstkanker altijd gelabeld als typisch vrouwelijke aandoening omdat het bij mannen zeldzaam is. Maar die situatie is wel op papier terug te vinden. Dat is heel anders dan aandoeningen missen doordat de presentatie van symptomen enkel voor mannen beschreven staat” reageert Schoenmakers kordaat.
Basisonderzoek van de voorbije zestig jaar herhalen bij vrouwelijke proefpersonen kan niet zomaar even. Volgens Schoenmakers kan een van de oplossingen zijn om groepen vrouwen gedurende een periode te volgen voor onderzoek.
“Wat is hun levensstijl? Welke medicijnen nemen ze? Zo zouden we hun risicoprofiel kunnennopstellen door grootschalig onderzoek. Zodra er meer degelijke kennis is, moet die worden doorgegeven, want voorlopig is er in het onderwijs geen aandacht voor de genderkloof innziektepresentatie.”
Schoenmakers voegt daaraan toe dat de sector wel steeds meer inzet op zorg afgestemd op de patiënt, waarin meer dan één arts de zorg voor iemand opneemt. Dat zou moeten leiden tot betere diagnoses en betere begeleiding.
Luka De Kinder

